Стратегия здоровья.
Ранняя диагностика рака позволяет прибегнуть к более щадящим методам лечения.
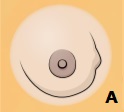
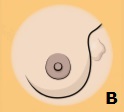
Первыми симптомами рака молочной железы обычно являются болезненность, отёки, области уплотнённой ткани в груди (A), или комок в груди или в подмышке (B).
Большинство уплотнений не являются раковыми, но каждое из них должно быть тщательно проверено профильным специалистом. Боли в подмышках или груди, которые не зависят от месячных циклов, могут быть ещё одним ранним симптомом.
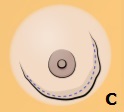
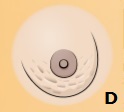
Другие внешне проявляемые симптомы могут включать:



• припухлость, изменение размера или формы груди (C);
• покрывание груди рябью, впадинами или чешуйками (D);
• бугроватость или покраснение кожи груди (E);
• текстура «апельсиновой корки» (F);
• язва на соске (G);
• впавший или деформированный сосок (H);
• смещение центра соска (J);
• огрубение или шероховатость соска (K);
• выделения из соска, не похожие на молоко, в том числе, содержащие кровь (L). Как правило, выделения желтоватого или зеленоватого цвета являются доброкачественными, в отличие от выделений чайного цвета или бесцветных; но это не обязательно так.
Тем не менее, на самой же ранней стадии заболевания практически невозможно отличить зарождение опухоли от других болезненных состояний. Все перечисленные выше симптомы характерны для уже достаточно развившегося заболевания, когда опухоль может быть диагностирована.
Однако задолго до того, как рак будет обнаружен в результате обследования, у женщин могут наблюдаться следующие симптомы раннего рака груди:
• слабые боли, припухлость и раздражительность груди; увеличение пор кожи; неудобство от бюстгальтера, чувство «мешающей» груди;
• отёк, болезненность или уплотнение лимфоузлов; небольшие боли в лопатке; небольшие отёки и онемение руки;
• головные боли или головокружения; хроническая усталость, одышка, слабость и/или сонливость; судороги в ногах;
• аномальная температура тела, ознобы, ночной пот; зловонный запах тела; другие симптомы скрытого воспаления;
• незаживающие мелкие ранки; герпес; частые простудные заболевания; другие проявления сниженного иммунитета;
• плохое засыпание и пробуждение; бессонница; мучительно тяжёлый, плохой и/или прерывистый сон.
Диагноз фиброзно-кистозная мастопатия, а тем более доброкачественная опухоль уже должны быть серьёзным поводом задуматься о возможном начавшемся злокачественном преобразовании. Процесс развития рака может быть слишком скрытым и замаскированным. А переход от пред-ракового состояния к раковому может быть очень быстрым и неожиданным. И, к сожалению, упустить этот поворотный момент очень легко.
Диагностические оценки рака молочной железы включают обычно следующие процедуры.
Анализ крови позволит медицинскому персоналу оценить состояние здоровья пациента и разработать наилучший план лечения.
Общий анализ крови проводится натощак и используется для измерения количества крови (или количества клеток крови, циркулирующих в кровотоке). В частности, в образце крови измеряется уровень кровяных клеток – эритроцитов (переносящих кислород по всему организму), лейкоцитов (борющихся с инфекцией) и тромбоцитов (сворачивающих кровь). Их количество может изменяться при опухолевых состояниях.
Полный анализ крови измеряет также гемоглобин (белок в эритроцитах, переносящих кислород) и гематокрит (отношение эритроцитов к плазме), а также многие другие химические показатели крови, позволяющие сделать вывод о работе внутренних органов пациента.
Анализ выделений из соска на наличие крови и аномальных клеток также может быть проведен при необходимости.
Внешний осмотр и пальпация – самые доступные и бесплатные методы диагностики *. Учитывая всё более раннюю заболеваемость раком молочной железы, каждая женщина должна уметь и регулярно проверять состояние своей груди путём осмотра и прощупывания на предмет выявления ранних симптомов рака, перечисленных выше. Как минимум, это следует делать каждый раз через неделю после окончания месячных, а при отсутствии месячных – каждый месяц в один и тот же день. Малейшее подозрение даёт повод внепланового посещения своего врача, который нельзя откладывать. Процедура самостоятельного внешнего осмотра и ощупывания будет описана далее †.
Пальпация (обследование путём ощупывания ткани) позволяет обнаружить подозрительные образования, а также их размер, форму и консистенцию. Однако пальпация не позволяет обнаружить опухоль на самых ранних этапах её развития, и недостаточна для каких-то определённых выводов; поэтому требует проведения более углублённых исследований.
Клиническое обследование молочной железы может быть выполнено обученным медицинским работником во время физической рутины. В одном из исследований сообщалось, что почти 9 % раковых пациентов были диагностированы только одним клиническим исследованием молочной железы, и если бы оно не было выполнено, эти случаи не были бы вовремя диагностированы *.
Рентгеновские исследования. Существует несколько видов ренгеновского исследования груди.
Маммография – это рентгеновское исследование с низким уровнем радиации, используемое для обнаружения и диагностики опухолей рака молочной железы, которые слишком малы или слишком глубоки, чтобы их можно было обнаружить при внешнем исследовании груди. Современные трёхмерные гамма-аппараты способны обнаруживать опухоли, которые могут быть затенены плотной тканью на обычных двумерных маммограммах.
Для стандартизации представления результатов маммографии создана система классификации BI-RADS *.
В последние годы необходимость маммографии пересмотрена из-за опасности ионизирующего излучения, возможных ошибок диагностирования и неубедительности её влияния на снижение смертности * *. Случаи возникновения рака молочной железы у женщин в возрасте 40-50 лет без повышенного риска относительно редки, а ложноположительные результаты часты *. Тем не менее, маммография всё ещё остаётся основной диагностической процедурой при раке молочной железы.
Маммография позволяет обнаружить рак молочной железы на ранних его стадиях. Но поскольку маммограммы выявляют рак среднего размера 13 мм, ежегодный регулярный осмотр и пальпация сохраняют свою важность. Однако, ни маммография, ни пальпация не являются достоверными методами обнаружения рака.
Маммография может предполагать рак или предраковое состояние, но она также часто обнаруживает в груди возникающие по разным причинам кальцифицированные участки. Обнаруженные опухоли при маммографии опухоли чаще всего оказываются доброкачественными. Многие из мелких опухолей, обнаруженных на маммограмме, могут никогда не прогрессировать и, как предполагается, каждая пятая из них может исчезать сама по себе, так и оставшись невыявленной * * *.
Без скрининга треть всех инвазивных раков молочной железы в возрастной группе 50-69 лет не была бы обнаружена при жизни пациентки, и не стали бы причиной её смерти. Такой уровень гипердиагностики намного выше, чем считалось ранее *. Предполагается, что на каждую жизнь, спасаемую маммографией, от 2 до 10 женщин получают гипердиагностику *, в результате чего они переходят в категорию больных раком груди и получают опасное для здоровья лечение, в котором в действительности может и не быть необходимости. Риск для жизни на самом деле представляет не столько размер опухоли, выявленной при помощи маммографии, сколько скорость её роста и способность давать метастазы.
Уровень ложноположительных результатов особенно увеличивается в возрасте пациенток старше 40 лет. Поэтому аномалии, выявленные при маммографии, требуют дополнительного проведения биопсии для установления окончательного диагноза
*.
В соответствии с унифицированным клиническим протоколом (п.4.2.8)
*,
женщинам до 35 лет без наличия убедительных оснований маммография не назначается.
Прицельные рентгенограммы позволяют увеличить рентгеновский снимок в 1,5-2 раза, что позволяет более детально изучить отдельные участки молочной железы, которые плохо видны по маммографии или флюорографии.
Трёхмерная маммография (3D-маммография) – самый современный метод маммографии. Здесь несколько изображений, снятых под разными углами, объединяются для создания объёмного изображения *. Предполагается, что такая технология может обнаружить больше опухолей, чем обычная маммография, и уменьшить количество ложных заключений *. В настоящее время 3D-маммография пока не внедрена в широкую практику.
Томография – это минимально травмирующая процедуры для получения изображений поперечного сечения груди, которые позволяют различать нормальную и опухолевую ткань, выявляя места первоначальных опухолей и метастазов. Томография используется и как дополнение маммографии, и как её альтернатива *.
Компьютерная томография (КТ) использует вращающийся ренгеновский луч, и создаёт подробные компьютеризированные изображения молочной железы, позволяя выявлять аномальности ткани и точное место их расположения. КТ может обнаруживать объекты размером всего 3 миллиметра, а использование контрастных веществ позволяет увидеть раковые клетки, которые потребляют большее количество глюкозы, чем нормальные клетки, а также оценить интенсивность её потребления.
Магнитно-резонансная томография (МРТ) обеспечивает бо́льший контраст в мягких тканях организма, чем компьютерная томография, и часто используется для визуализации мозга, позвоночника, мышц, соединительной ткани и внутренней части костей. В отличие от КТ, МРТ не использует ионизирующее излучение.
По сравнению с маммографией, МРТ не зависит от плотности груди и имеет преимущества в выявлении скрытого первичного рака молочной железы, подмышечного узлового метастаза, остаточных опухолей после неоадъювантной химиотерапии или других небольших опухолей
*.
Современные МРТ-сканеры могут измерять ткани размером до 0,5 мм3, с частотой выявления 37-100 %
*.
Благодаря высокой чувствительности, МРТ может быть полезна для окончательного контроля в группах высокого риска, когда результаты маммографии всё ещё нормальные. В то же время, МРТ даёт большой процент ложно-положительных результатов.
Позитронно-эмиссионная томография (ПЭТ) – ещё одна современная технология, в которой используются высокоэнергетичные короткоживущие изотопы. С помощью ПЭТ можно выявить области повышенного метаболизма, более точно определяя места бурно растущей опухоли и выделяя её из других аномалий. ПЭТ позволяет обнаружить изменения метаболизма в сомнительных узлах задолго до начала изменений, заметных другими способами. Тем не менее, ПЭТ иногда тоже может выдавать ложные результаты. Несмотря на то, что ПЭТ использует более сильное радиоактивное излучение, чем КТ, уровень облучения пациента остаётся очень низким из-за его непродолжительности.
Сцинтимаммография (scintimammography) – ещё одна технология гамма-визуализации, позволяющая уточнить и детализировать аномалии, обнаруженные при помощи маммографии *. Она используется как дополнение к маммографии, и может быть полезна в случаях, когда состояние молочной железы тяжело оценить с помощью обычно маммографии, например, из-за высокой маммографической плотности, имплантатов или имеющихся незлокачественных заболеваний *.
Здесь гамма-камера фиксирует излучение радиоактивного вещества, предварительно введённого пациенту, и накопленного в молочной железе *. Такая технология позволяет получить результат с гораздо меньшим числом ложных заключений, чем МРТ *.
Остеосцинтиграфия – это радионуклидная диагностика, использующая радиоизотопы, которые оседают на костной ткани, концентрируясь в местах метастаз и других костных заболеваний. Сканирование костей может выявить, распространился ли рак молочной железы на кость. Сканирование может обнаруживать раковые клетки, оценивать переломы в костях и контролировать другие состояния кости, такие как инфекции и артрит.
Ультразвуковое исследование (УЗИ) позволяет визуально обнаруживать малейшие отклонения в плотности груди и определить, является ли уплотнение кистой (мешочком, содержащим жидкость) или же твёрдой опухолью. Ультразвук можно также использовать для точного определения положения опухоли, например, для отбора материала во время процедуры биопсии. Наилучшие результаты получаются, когда молочная железа имеет достаточную акустическую плотность для прохождения звука.
УЗИ является достаточно безопасной процедурой. Хотя она не даёт исчёрпывающей картины изменений, происходящих в женской груди, однако может хорошо дополнять рентгенологические исследования.
Радиотермометрия (термография) измеряет разницу температур в различных тканях тела и позволяет визуализировать опухоль благодаря более высокой её температуре по сравнению со здоровой тканью. Такая диагностика позволяет обнаруживать очаги поражения в маммографически плотной ткани, однако она не является эффективной альтернативой скринингу маммограмм на наличие рака молочной железы *, и используется как дополнительный метод.
Miraluma (Миралюма) отображает высококачественные снимки злокачественных образований среди густой, волокнистой ткани молочной железы, и помогает выявлять злокачественные опухоли, которые могли пропустить другие тесты, а также опухоли на раннем этапе. К сожалению, в Украине данная технология пока не представлена.
Перспективным направлением развития нетравмирующей диагностики выглядит визуализация окислительно-восстановительной активности ткани * *. Она позволяет обнаруживать злокачественные преобразования на самых ранних стадиях, когда опухоль не может быть обнаружена даже с помощью МРТ высокого разрешения, поскольку нарушения метаболизма могут быть признаками рака, которые возникают и диагностируются раньше, чем обнаруживамые гистологические изменения *. Но такая диагностика пока не используется в клиниках.
Биопсия является самым надёжным способом изучения ткани пациента. На сегодня это единственный достоверный путь определить, является опухоль доброкачественной, или же злокачественной. Во время биопсии отбирается образец ткани или жидкости из организма, а затем клетки изучаются под микроскопом для определения их злокачественности. Если клетки идентифицированы как раковые, биопсия может помочь определить, начался ли рак на месте биопсии, или же он начался в другом месте тела и лишь затем распространился к месту биопсии.
Некоторые биопсии выполняются при помощи эндоскопа, другие – используя такие методы визуализации, как ультразвук, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). В некоторых случаях биопсии выполняются в ходе операции, что позволяет отбирать ткани глубоко внутри тела. Биопсия лимфатических узлов позволяет определить, распространился ли рак молочной железы на лимфоузлы под мышкой.
Несмотря на то, что без биопсии нельзя быть уверенным в злокачественном характере опухоли, сама по себе эта процедура является травмирующей. Это значит, что она вызывает местное воспаление, а воспаление способствует злокачественным преобразованиям. Таким образом, у пациента с доброкачественной опухолью увеличивается шанс получить с течением времени злокачественную опухоль, несмотря на благоприятные результаты проведенной биопсии.
Кроме того, биопсия нарушает физическое ограждение опухоли от внешних тканей, потому что для извлечения образца ткани опухоли приходится пробивать т.н. базальную мембрану – плотную белковую пленку, окружающую опухоль. И если опухоль действительно злокачественная, то раковые клетки получают свободный проход для метастазирования. Как остро охарактеризовал эту процедуру Томас Сейфрид (Thomas Seyfried), "мы проделываем дыру в улье, чтобы посмотреть на мёд, но из неё вылетает рой разозлённых пчёл".
Молекулярный профиль опухоли исследует образец первичной опухоли, метастатической опухоли или рецидивирующей опухоли молочной железы, часто отобранный как часть биопсии или другой операции. Здесь анализируются различные ферменты, белки и гены для определения, какие лекарственные терапии могут быть наиболее эффективными.
Биопсия вместе с анализом клеточных рецепторов позволяет определить подтип рака (протоковый или лобулярный) *; провести удовлетворительную гистологическую оценку опухоли (степень отклонения раковых клеток от нормальных) *, а также оценить молекулярные характеристики клеток (ER, PR, HER2) *. Полученные в результате биопсии данные очень важны для планирования протокола лечения.
Жидкие биопсии – термин, обозначающий многофункциональные биомаркёры, циркулирующие в периферической крови и других физиологических жидкостях. Современные высокочувствительные методы позволяют обнаружить опухолевые клетки или опухолевые ДНК, циркулирующие в крови *, а также спрогнозировать риск метастазирования рака *. Кроме того, этот тип исследований позволяет найти пути преодоления лекарственной устойчивости, и выяснить, меняется ли молекулярный профиль опухоли во время лечения *.
Жидкие биопсии являются перспективной неинвазивной альтернативой биопсии тканей, однако при раке молочной железы этот метод пока не используется в клинической практике * *.
Геномное исследование изучает опухоль на генетическом уровне для обнаружения изменений в ДНК, которые приводят к росту рака. Американское общество хирургов молочной железы (The American Society of Breast Surgeons) рекомендует всем онкопациентам пройти тестирование на мультигенных панелях для оценки унаследованного риска развития рака молочной железы *. Выявляя мутации, происходящие в геноме раковой клетки, можно лучше понять, что вызвало опухоль, и на основе этих результатов разработать индивидуальное лечение. Это также поможет родственникам больного понять их генетический риск развития рака и предпринять профилактические меры, чтобы снизить риск развития рака у себя.
Mammaprint и Blueprint используются для декодирования уникальных свойств опухоли молочной железы, и позволяют разработать план лечения, специфичный для индивидуальных потребностей исследуемого пациента с болезнью I или II стадии. Mammaprint исследует уровни экспрессии 70 генов в опухоли *, а Blueprint – 21 гена *, и по результатам исследований пациентов разделяют на категории высокого и низкого риска *.
Oncotype DX (иначе называемый 21-генным тестом) используется для выяснения, может ли химиотерапия принести пользу пациентам с ранней стадией рака молочной железы, а также для оценки вероятности рецидива заболевания. Тем не менее, для надёжного определения актуальных маркёров раковых клеток следует провести также исследование их молекулярного профиля. Все эти типы исследований пока недоступны в Украине.
Аутопсия молочной железы женщин среднего возраста (20-54 года), умерших по причинам, не зависящим от рака, показывает, что у 7 % из них была атипичная гиперплазия, а у 20 % – скрытые злокачественные образования: 18 % in situ и 2 % агрессивные; большинство из них имели размеры менее 5 мм *. Диагностика не смогла достаточно ясно выявить их при жизни этих людей. Из 80 посмертно обследованных женщин без злокачественных и атипичных поражений, только 5 имели при жизни диагноз различных доброкачественных заболеваний молочной железы, то есть, 1 из 16.
Эти цифры говорят о том, что в большинстве случаев болезнь ускользает от самой ранней диагностики. И что к тому времени, как современная диагностика даст основания для проведения биопсии, опухоль может достичь недопустимо больших размеров. Однако эта грустная картина не должна вызывать панику. На самых ранних этапах неблагополучия все процессы обратимы. Если скрытые опухоли носит каждая четвёртая женщина, то не стоит отмахиваться от этой угрозы. Просто стоит вести такой стиль жизни, который не дал бы им образоваться, а развитие имеющихся, пока невыявленных опухолей, повернул бы вспять.
Не всем пациентам назначаются одинаковые обследования перед началом лечения.
Назначаемые обследования |
Кому назначаются |
Общий анализ крови |
Всем |
Полный биохимический анализ крови |
Всем |
КТ грудной клетки с контрастом |
Всем |
КТ/МРТ брюшной полости и малого таза с контрастом |
Всем |
Сцинтиграфия костей |
Всем |
Биопсия |
Всем |
Анализ на рецепторы гормонов |
Всем |
Определение статуса HER2 |
Всем |
МРТ позвоночника с контрастом |
При наличии специфических симптомов |
МРТ головного мозга с контрастом |
При наличии специфических симптомов |
Рентгенография костей |
При наличии специфических симптомов |
Перспективы диагностики. С каждым годом получают развитие всё новые и новые методы диагностики. Утверждают, что они смогут обнаруживать всё более мелкие опухоли, т.е. на всё более ранней стадии. Действительно, они позволяют всё точнее и подробнее видеть текущую картину заболевания. Но, с учётом того, что проходит много лет, прежде чем опухоли сформируются как особое образование, на самом деле все эти методы относятся не к «ранней», а к «поздней» диагностике.
Диагностическим путём трудно обнаружить ту грань, которая разделяет опухоль от предваряющих её аномальных изменений в ткани груди. Кроме того, нам фактически нужно диагностировать не уже имеющуюся опухоль, а предраковые состояния, патологии, которые гарантированно (а не предположительно) приведут к раку. Это позволит нам избежать рака, а не начинать его лечение на ранней стадии.
Поэтому лучше было бы, не дожидаясь худшего исхода, относиться к любому болезненному состоянию груди, как к предраковому состоянию, которое следует настойчиво исправлять, и желательно немедикаментозными средствами.